Enews249 2014年全國醫學院聯合臨床技能測驗記要
出自KMU e-News
| (53個中途的修訂版本沒有顯示。) | |||
| 第1行: | 第1行: | ||
| - | + | 高雄醫學大學e快報 | |
| - | + | 第249期 | |
| - | + | 分享園地 | |
| - | + | ||
| - | + | ||
| - | + | ||
| - | + | == '''2014年全國醫學院聯合臨床技能測驗記要''' == | |
| - | + | ||
| - | + | 醫學院 劉克明/台灣醫學教育學會 蔡詩力 | |
| - | + | ||
| - | + | ||
| - | + | 經過 2011年、2012年的試辦,2013年台灣考選部正式開始辦理全國醫學校院聯合臨床技能測驗 (OSCE),其目的在以客觀結構式的臨床測驗的方式,藉由實作的過程,客觀評量醫學生畢業時的臨床能力、態度與專業素養等,通過該測驗者,才能夠參加考選部國家醫師執照考試的第二階段測驗。 | |
| - | + | ||
| - | + | 2014年,台灣醫學教育學會在張理事長領導下,持續辦理醫學臨床技能測驗,OSCE辦公室並於 6月11目召開檢討會議。筆者謹將 2014年醫學臨床技能測驗過程與結果摘要敘述如下。 | |
| - | + | ||
| - | + | '''I. 試務工作進行概況:''' | |
| - | + | ||
| - | + | 2014年第一次醫學臨床技能測驗,安排於4月25日、4月26日、4月27日、5月2日、5月3日、5月4日共六天,在全國23個測驗中心舉行全國醫學院聯合臨床技能測驗。全國各測驗中心同步於考試當日上午九時同時拆封,打開考題袋後,依序展開各項考務工作。折封過程全程照相錄影,並上傳到試務中心。而每位考生進行醫學臨床技能測驗的全部過程,在其於同意書簽名後,全程錄影存檔。 | |
| - | + | ||
| - | + | 此為期六天,每日兩梯次的測驗,其時間安排為考官評分共識及標準化病人演出訓練共兩個小時,考生報到與考前說明各20分鐘,考試時間 135分鐘 (含中場休時間15分鐘),梯次換場休息時間15分鐘。整天試務工作由上午九時至下午六時左右。報名考生 1290人,六天實際到考學生 1288人,到考率 99.84% 與2013年相同 (表一)。 | |
| - | + | ||
| - | + | *表一: 2014年第一次醫學臨床技能測驗考生人數及通過率與過去三年之比較: | |
| - | | | + | |
| - | + | [[Image:測驗記要.jpg|600px]] | |
| - | + | ||
| - | + | 包括國外醫學院畢業之台灣考生等。 | |
| - | + | ||
| - | + | '''II.2014年醫學臨床技能測驗試題藍圖:''' | |
| - | + | ||
| - | + | OSCE辦公室預先擬定六天測驗每位考生要考12站,其中8站為標準化病人站,4站為臨床技巧操作站。2014年 OSCE試題藍圖如表二。 | |
| - | | | + | *表二: 2014年醫學臨床技能測驗試題藍圖 |
| - | + | [[Image:臨床技能.jpg|600px]] | |
| - | + | ||
| - | + | '''III. 測驗過程摘要:''' | |
| - | + | ||
| - | + | 2014年第一次醫學臨床技能測驗報名人數:1290人,實際應考人數:1288人,缺考人數:2人,到考率:99.84%,缺考率:0.16% (表一)。本年度測驗之及格標準係比照過去三年,由及格標準制定小組研議,應用BGR — Boderline Group Method with Regression,六日合併計算及格標準。OSCE測驗的及格標準: 1. 12站的總分超過及格分數, 2. 至少要七站及格。計算結果為本次考試總人數:1,288人,及格人數:1269人,不及格人數:19人,及格率:98.52 %,不及格率:1.48 % (表一)。應試及格者,由OSCE 測驗試務委員會授予及格證書。本次未通過考生,可參加於今年10月25日、26日舉辦之第二次醫學臨床技能測驗。 | |
| - | + | ||
| - | + | 本次測驗試務中心之問題處理方面,採同步多點視訊JoinNet網路連線會議,各測驗中心有關考試之任何問題皆能即時處理。 | |
| - | + | ||
| - | + | '''IV. 測驗相關各項回饋意見與問卷調查統計結果:''' | |
| - | + | ||
| - | + | *A. 考生回饋意見 (非常不同意 = 1~非常同意 = 5): | |
| - | + | #考試內容來自於實習期間之平日所學內容: 3.86, | |
| - | + | #試題指引內容清楚、訊息足夠: 3.74, | |
| - | + | #各站標準化病人的演出皆像是真實病人: 3.59, | |
| - | + | #標準化病人測驗站考試時間 (8 mins)長短合宜: 3.45, | |
| - | + | #標準化病人測驗站考試難度合宜: 3.44, | |
| - | + | #技能測驗站考試時間 (8 mins)長短合宜: 3.33, | |
| - | + | #技能測驗站考試難度合宜: 3.52, | |
| - | + | #整體來說,測驗難度(非常簡單:1~非常困難:5): 3.27。 | |
| - | + | ||
| - | + | *表三: 本次測驗當天的考生回饋問卷統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5): | |
| - | | | + | |
| - | + | [[Image:全國醫學院聯合臨床技能測驗記要.jpg|600px]] | |
| - | + | *B. 考官對標準化病人 (SP) 演出回饋意見 (非常不同意 = 1~非常同意 = 5): | |
| - | | | + | #標準化病人(SP)演出可靠,演出一致性佳: 4.39, |
| - | + | #SP就像是真實的病人: 4.38, | |
| - | + | #SP表現“沒有必要的”操弄訊息 (反向題) : 1.64, | |
| - | + | #SP會質疑或挑戰學生的問診 (反向題): 1.57, | |
| - | + | #SP的表情能符合角色的要求: 4.34, | |
| - | + | #SP的肢體語言能符合角色的要求: 4.33, | |
| - | + | #SP能夠自然的回答問診的問題: 4.46, | |
| - | + | #SP只在考試進行期間與考生對話: 4.57。 | |
| - | | | + | |
| - | + | *表四: 本次測驗當天的考官對標準化病人(SP) 演出評核表意見統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5): | |
| - | + | ||
| - | + | [[Image:劉克明2.jpg|600px]] | |
| - | + | ||
| - | + | ||
| - | + | ||
| - | + | *c. 標準化病人 (SP) 回饋意見 (非常不同意 = 1~非常同意 = 5): | |
| + | #個案的光碟片內容非常有助於演出: 4.47, | ||
| + | #考官的建議非常有助於角色的扮演: 4.65, | ||
| + | #考官提供充分且重要的諮詢: 4.69, | ||
| + | #劇本提供之訊息足夠演練之需要: 4.52, | ||
| + | #每梯次演出時間尚可負擔: 4.57, | ||
| + | #換場休息時間足夠: 4.52, | ||
| + | #本次活動聯繫作業順暢: 4.50, | ||
| + | #當天的演出次數: 13.28次。 | ||
| + | |||
| + | [[Image:劉克明3.jpg|600px]] | ||
| + | |||
| + | |||
| + | |||
| + | *表五: 本次測驗當天的標準化病人(SP) 回饋問卷統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5): | ||
| + | |||
| + | '''V. 結論與建議:''' | ||
| + | |||
| + | #考官 (Rater): | ||
| + | ##全國23個測驗中心,總計動員857位主治醫師擔任考官。 | ||
| + | ##各測驗中心12個測驗站,各站安排1位考官,共12位考官,其中六位為校外考官、六位為校內考官。考官在測驗站內評分。 | ||
| + | ##考官應準時報到,並不可將私人提包帶入考間。 | ||
| + | ##考官嚴格/寬鬆程度宜再評估改進。 | ||
| + | ##須建立考官評核機制、認證制度。 | ||
| + | #標準化病人 (SP): | ||
| + | ##2012年聯合OSCE全國總計動員635位標準化病人。 | ||
| + | ##各校SP人力資源規劃與訓練須要同步。 | ||
| + | ##SP指導員的需求、角色與培訓待加強。 | ||
| + | ##SP 年齡宜配合原考題設定之年齡。 | ||
| + | ##SP訓練不足:少數 SP主動說出/暗示和評分表項目相關訊息、表現不一致、未照SP指引演出、劇本沒有的問題之回應方式不一等皆須改進。 | ||
| + | #試題: | ||
| + | ##部分題目測驗時間不夠,須改善。 | ||
| + | ##應增加態度面向之評估。 | ||
| + | ##個案的情境設定應更清楚。 | ||
| + | ##考生容易從開放性問題得分。 | ||
| + | ##參考影片拍攝應有出題老師或該科專家指導。 | ||
| + | ##標準化病人拿有關資料給考生的時機須一致。 | ||
| + | ##考場提供的道具和實習時用的應一致。 | ||
| + | ##及早建立題庫,應進一步思考機密性如何確保。若擴大準備層面及準備時間,可更精確編題、審查、修題,使試題更臻完善。 | ||
| + | #其他: | ||
| + | ##有些測驗中心跨上下層樓,考場與廁所距離較遠,因此中場休息、換場時間不足;中場休息時,考生在考間內或外休息,以及各類人員進退場之順序並不一致。 | ||
| + | ##考生說明會延遲,影響讀題時間與應考情緒,考場試務宜改善。 | ||
| + | ##學生反應考試費用 6000元太高,宜提出成本的說明。 | ||
| + | ##考官與預備考官之手機、網路等的管制。 | ||
| + | ##測驗成績Key-in的過程需有複查之機制,避免出錯。 | ||
| + | |||
| + | |||
| + | 2014年7月26日,醫學臨床技能測驗專家、紐約州立大學下城醫學院教授 Dr. Swartz於在台北醫學大學的演講時,特別指出實施 OSCE的目標為: 1. 改善醫學教育; 2. 改善教師的態度、知識與技能; 3. 提升評量臨床表現的知識。事實上, OSCE 提供一個比筆試或口試更有效的臨床技巧的評量工具。 | ||
| + | |||
| + | |||
| + | 台灣國家醫師執照考試增加醫學臨床技能測驗 (OSCE),其目的不但在於改善醫學教育,包括教師的態度、知識與技能,並冀以篩選出臨床能力不足的醫學生,以培育出符合社會大眾期望的好醫師,保護全國人民的健康。預期在全國醫學教育專家的努力下,一定能達到此目的。 | ||
| + | |||
| + | 誌謝: | ||
| + | |||
| + | 2014年第一次醫學臨床技能測驗,承蒙 教育部、考選部、衛福部、TMAC、醫策會、台灣醫學教育學會、全國公私立醫學校院校長及院長、各校師長及教師、各醫學中心及教學醫院及 | ||
| + | 考場主管、助理與行政人員、和全國醫學生等的支持,謹此致謝。並特別感謝 Dr. Mark Swartz的同意引用其演講資料。 | ||
| + | |||
| + | |||
| + | *參考資料: | ||
| + | |||
| + | #台灣醫學教育學會 OSCE 辦公室第三次會議記錄。臺大醫學院。臺北市。June 11, 2014。 | ||
| + | #Liu K.M., Tsai S.L. The implementation of National Clinical Skill Test in Taiwan. 46th Annual Meeting of JSME. Wakayama, Japan. July 18-19, 2014. Medical Education (Japan) Vol. 45, Suppl. P. 78. ISE-1. 2014. | ||
| + | #Swartz M. What do OSCE’s assess? The 2014 International Conference of Clinical Competence and Simulation Education in Healthcare. Taipei, Taiwan. July 26-27, 2014. | ||
| + | |||
| + | |||
| + | |||
| + | [[enews249]] | ||
| + | |||
| + | [[Category:分享園地]] | ||
| + | |||
| + | [[Category:劉克明]] | ||
當前修訂版本
高雄醫學大學e快報 第249期 分享園地
2014年全國醫學院聯合臨床技能測驗記要
醫學院 劉克明/台灣醫學教育學會 蔡詩力
經過 2011年、2012年的試辦,2013年台灣考選部正式開始辦理全國醫學校院聯合臨床技能測驗 (OSCE),其目的在以客觀結構式的臨床測驗的方式,藉由實作的過程,客觀評量醫學生畢業時的臨床能力、態度與專業素養等,通過該測驗者,才能夠參加考選部國家醫師執照考試的第二階段測驗。
2014年,台灣醫學教育學會在張理事長領導下,持續辦理醫學臨床技能測驗,OSCE辦公室並於 6月11目召開檢討會議。筆者謹將 2014年醫學臨床技能測驗過程與結果摘要敘述如下。
I. 試務工作進行概況:
2014年第一次醫學臨床技能測驗,安排於4月25日、4月26日、4月27日、5月2日、5月3日、5月4日共六天,在全國23個測驗中心舉行全國醫學院聯合臨床技能測驗。全國各測驗中心同步於考試當日上午九時同時拆封,打開考題袋後,依序展開各項考務工作。折封過程全程照相錄影,並上傳到試務中心。而每位考生進行醫學臨床技能測驗的全部過程,在其於同意書簽名後,全程錄影存檔。
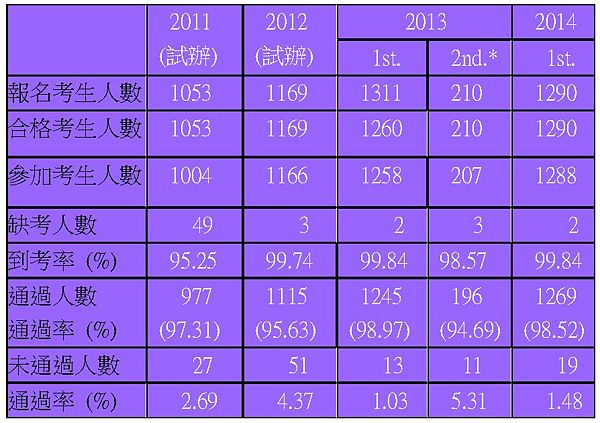
此為期六天,每日兩梯次的測驗,其時間安排為考官評分共識及標準化病人演出訓練共兩個小時,考生報到與考前說明各20分鐘,考試時間 135分鐘 (含中場休時間15分鐘),梯次換場休息時間15分鐘。整天試務工作由上午九時至下午六時左右。報名考生 1290人,六天實際到考學生 1288人,到考率 99.84% 與2013年相同 (表一)。
- 表一: 2014年第一次醫學臨床技能測驗考生人數及通過率與過去三年之比較:
包括國外醫學院畢業之台灣考生等。
II.2014年醫學臨床技能測驗試題藍圖:
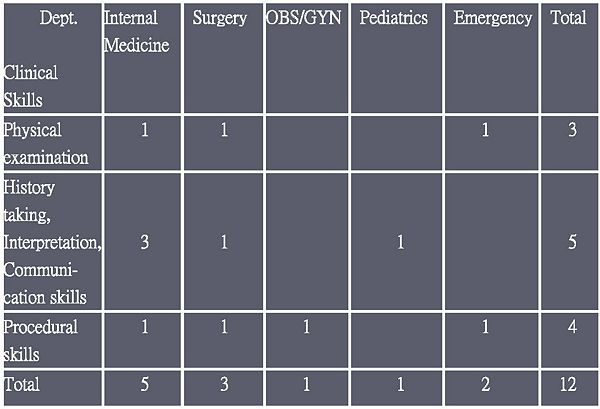
OSCE辦公室預先擬定六天測驗每位考生要考12站,其中8站為標準化病人站,4站為臨床技巧操作站。2014年 OSCE試題藍圖如表二。
- 表二: 2014年醫學臨床技能測驗試題藍圖
III. 測驗過程摘要:
2014年第一次醫學臨床技能測驗報名人數:1290人,實際應考人數:1288人,缺考人數:2人,到考率:99.84%,缺考率:0.16% (表一)。本年度測驗之及格標準係比照過去三年,由及格標準制定小組研議,應用BGR — Boderline Group Method with Regression,六日合併計算及格標準。OSCE測驗的及格標準: 1. 12站的總分超過及格分數, 2. 至少要七站及格。計算結果為本次考試總人數:1,288人,及格人數:1269人,不及格人數:19人,及格率:98.52 %,不及格率:1.48 % (表一)。應試及格者,由OSCE 測驗試務委員會授予及格證書。本次未通過考生,可參加於今年10月25日、26日舉辦之第二次醫學臨床技能測驗。
本次測驗試務中心之問題處理方面,採同步多點視訊JoinNet網路連線會議,各測驗中心有關考試之任何問題皆能即時處理。
IV. 測驗相關各項回饋意見與問卷調查統計結果:
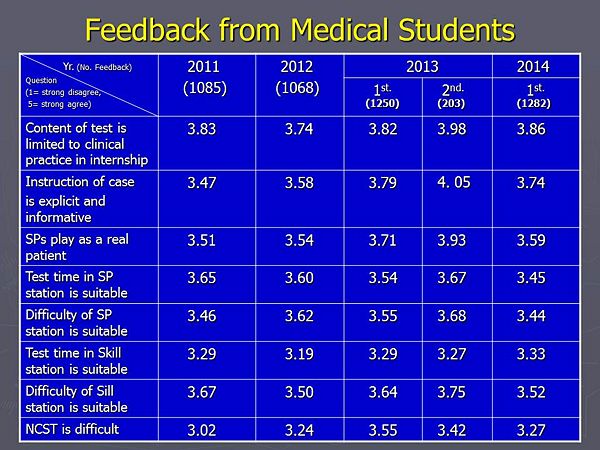
- A. 考生回饋意見 (非常不同意 = 1~非常同意 = 5):
- 考試內容來自於實習期間之平日所學內容: 3.86,
- 試題指引內容清楚、訊息足夠: 3.74,
- 各站標準化病人的演出皆像是真實病人: 3.59,
- 標準化病人測驗站考試時間 (8 mins)長短合宜: 3.45,
- 標準化病人測驗站考試難度合宜: 3.44,
- 技能測驗站考試時間 (8 mins)長短合宜: 3.33,
- 技能測驗站考試難度合宜: 3.52,
- 整體來說,測驗難度(非常簡單:1~非常困難:5): 3.27。
- 表三: 本次測驗當天的考生回饋問卷統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5):
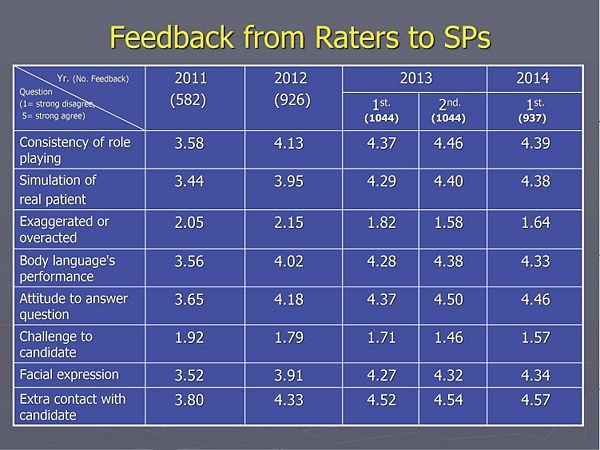
- B. 考官對標準化病人 (SP) 演出回饋意見 (非常不同意 = 1~非常同意 = 5):
- 標準化病人(SP)演出可靠,演出一致性佳: 4.39,
- SP就像是真實的病人: 4.38,
- SP表現“沒有必要的”操弄訊息 (反向題) : 1.64,
- SP會質疑或挑戰學生的問診 (反向題): 1.57,
- SP的表情能符合角色的要求: 4.34,
- SP的肢體語言能符合角色的要求: 4.33,
- SP能夠自然的回答問診的問題: 4.46,
- SP只在考試進行期間與考生對話: 4.57。
- 表四: 本次測驗當天的考官對標準化病人(SP) 演出評核表意見統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5):
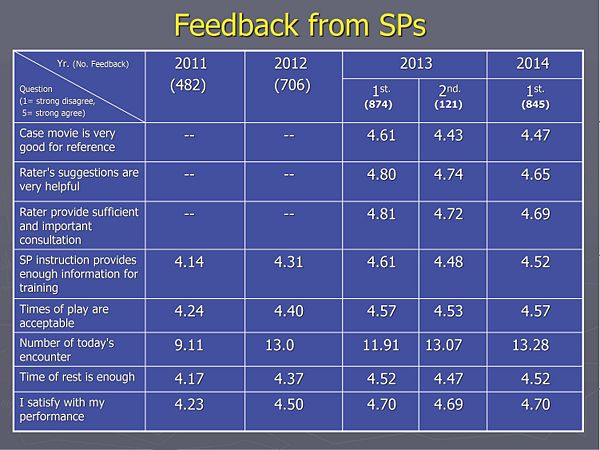
- c. 標準化病人 (SP) 回饋意見 (非常不同意 = 1~非常同意 = 5):
- 個案的光碟片內容非常有助於演出: 4.47,
- 考官的建議非常有助於角色的扮演: 4.65,
- 考官提供充分且重要的諮詢: 4.69,
- 劇本提供之訊息足夠演練之需要: 4.52,
- 每梯次演出時間尚可負擔: 4.57,
- 換場休息時間足夠: 4.52,
- 本次活動聯繫作業順暢: 4.50,
- 當天的演出次數: 13.28次。
- 表五: 本次測驗當天的標準化病人(SP) 回饋問卷統計結果與過去三年之比較 (非常不同意 = 1~非常同意 = 5):
V. 結論與建議:
- 考官 (Rater):
- 全國23個測驗中心,總計動員857位主治醫師擔任考官。
- 各測驗中心12個測驗站,各站安排1位考官,共12位考官,其中六位為校外考官、六位為校內考官。考官在測驗站內評分。
- 考官應準時報到,並不可將私人提包帶入考間。
- 考官嚴格/寬鬆程度宜再評估改進。
- 須建立考官評核機制、認證制度。
- 標準化病人 (SP):
- 2012年聯合OSCE全國總計動員635位標準化病人。
- 各校SP人力資源規劃與訓練須要同步。
- SP指導員的需求、角色與培訓待加強。
- SP 年齡宜配合原考題設定之年齡。
- SP訓練不足:少數 SP主動說出/暗示和評分表項目相關訊息、表現不一致、未照SP指引演出、劇本沒有的問題之回應方式不一等皆須改進。
- 試題:
- 部分題目測驗時間不夠,須改善。
- 應增加態度面向之評估。
- 個案的情境設定應更清楚。
- 考生容易從開放性問題得分。
- 參考影片拍攝應有出題老師或該科專家指導。
- 標準化病人拿有關資料給考生的時機須一致。
- 考場提供的道具和實習時用的應一致。
- 及早建立題庫,應進一步思考機密性如何確保。若擴大準備層面及準備時間,可更精確編題、審查、修題,使試題更臻完善。
- 其他:
- 有些測驗中心跨上下層樓,考場與廁所距離較遠,因此中場休息、換場時間不足;中場休息時,考生在考間內或外休息,以及各類人員進退場之順序並不一致。
- 考生說明會延遲,影響讀題時間與應考情緒,考場試務宜改善。
- 學生反應考試費用 6000元太高,宜提出成本的說明。
- 考官與預備考官之手機、網路等的管制。
- 測驗成績Key-in的過程需有複查之機制,避免出錯。
2014年7月26日,醫學臨床技能測驗專家、紐約州立大學下城醫學院教授 Dr. Swartz於在台北醫學大學的演講時,特別指出實施 OSCE的目標為: 1. 改善醫學教育; 2. 改善教師的態度、知識與技能; 3. 提升評量臨床表現的知識。事實上, OSCE 提供一個比筆試或口試更有效的臨床技巧的評量工具。
台灣國家醫師執照考試增加醫學臨床技能測驗 (OSCE),其目的不但在於改善醫學教育,包括教師的態度、知識與技能,並冀以篩選出臨床能力不足的醫學生,以培育出符合社會大眾期望的好醫師,保護全國人民的健康。預期在全國醫學教育專家的努力下,一定能達到此目的。
誌謝:
2014年第一次醫學臨床技能測驗,承蒙 教育部、考選部、衛福部、TMAC、醫策會、台灣醫學教育學會、全國公私立醫學校院校長及院長、各校師長及教師、各醫學中心及教學醫院及 考場主管、助理與行政人員、和全國醫學生等的支持,謹此致謝。並特別感謝 Dr. Mark Swartz的同意引用其演講資料。
- 參考資料:
- 台灣醫學教育學會 OSCE 辦公室第三次會議記錄。臺大醫學院。臺北市。June 11, 2014。
- Liu K.M., Tsai S.L. The implementation of National Clinical Skill Test in Taiwan. 46th Annual Meeting of JSME. Wakayama, Japan. July 18-19, 2014. Medical Education (Japan) Vol. 45, Suppl. P. 78. ISE-1. 2014.
- Swartz M. What do OSCE’s assess? The 2014 International Conference of Clinical Competence and Simulation Education in Healthcare. Taipei, Taiwan. July 26-27, 2014.