Enews421 澳洲醫學院客觀結構式臨床技能測驗(OSCE)近況(2)
出自KMU e-News
高雄醫學大學e快報 第421期 分享園地
澳洲醫學院客觀結構式臨床技能測驗(OSCE)近況(2)
■本校醫學院 劉克明名譽教授
- COVID安全的修改 (COVID-Safe modifications):
- 體檢站 (Physical examination stations):
Dr. Heal 等人報告,在 2019 年,33% 的測驗站包括體檢,到 2020 年減少到 17%。一所學校轉向完全在線上的畢業客觀結構式臨床技能測驗,這阻止了評估考生直接檢查患者的能力,而另外三所學校取消了動手的體檢測驗站。一所學校不允許考生對眼睛和嘴巴進行體檢,而另一所學校則排除了頭部、頸部和呼吸系統檢查,但同時保留了相同比例的體檢站。體格檢查考生使用一次性手套(n ¼ 1),所有參與者都戴著口罩(n ¼ 3)。動手體檢的替代評量方法包括解釋觀察到的錄影 (n ¼ 3) 或要求考生說明需要進行什麼檢查。
- 其他改變 (Other modifications):
Dr. Heal 等人報告,在 2020 年進行畢業客觀結構式臨床技能測驗的八所大學中,一所完全在線上,一所對所有測驗站使用混合模式,所有需要的標準化病人在線上,考官在某些情況下在線上,所有考生都在現場。要求考生、考官和/或標準化病人在同一地點的所有六所機構都實施了 COVID 安全措施,最常見的是保持身體距離 (n ¼ 5)、消毒測驗站之間的設備 (n ¼ 5)、戴口罩 (n ¼ 3) 和考生群組化 (n ¼ 3)。
- 測驗過程-學生 (Exam process – students):
- 學生隔離 (Student sequestration):
Dr. Heal 等人報告,2019 年,全部 11 所學校都對學生們進行了隔離,以避免學生將考試內容傳達給同學。2020 年進行畢業客觀結構式臨床技能測驗的八所大學中,有 3 所表示這一過程發生了改變,其中兩所表示隔離時間增加(一所額外增加了考間大小),另一所則由於在線上測驗而無法隔離學生。
- 測驗過程 (Exam process):
- 所需考官人數 (Number of examiners required):
Dr. Heal 等人報告2020 年進行畢業客觀結構式臨床技能測驗的八所學校中,有四所報告減少了所需的考官。這些相同的學校各自報告說,畢業客觀結構式臨床技能測驗站的數量總體上有所減少,面對面測驗站的數量也有所減少。這八所學校在 2019 年和 2020 年使用的考官總數分別為 1142 人和 919 人。
- 考官來源 (Sourcing examiners):
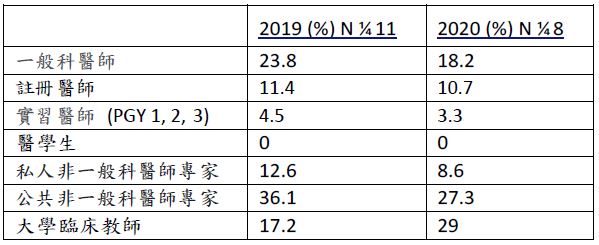
Dr. Heal 等人報告,在這兩年中,所有學校的每個測驗站都有一位或兩位考官。一般科醫師、其他專科醫生、和醫院醫師在所有學校擔任考官;然而,此類外部考官的比例在 2020 年有所減少(表 4)。2020 年擔任考官的大學臨床工作人員比例大幅增加,與 2019 年相比幾乎翻了一番。
- 考官培訓 (Examiner training):
Dr. Heal 等人報告,在 2019 年,考官是透過線上培訓(90.9%)、透過檔案培訓(81.8%)和透過簡報培訓(72.7%)。工作坊是最少使用的培訓方法(36.4%)。培訓涉及測驗站特定問題 (90%)、測驗站校準 (80%) 和考官 (70%) 以及客觀結構式臨床技能測驗理論和過程 (70%)。
在 2020 年,八所實施畢業客觀結構式臨床技能測驗的學校中,有七所改變了考官培訓,五所增加了線上內容和/或線上會議。這些改變對考官的影響不同,一所學校表示完全在線上的培訓有助於確保 “每個人都在同一頁上”,並且需要較少的資源。另一所學校報告了對合作精神以及排除故障和解決查詢的能力之負面影響。
- 表 4. 所有學校的畢業客觀結構式臨床技能測驗中使用的考官的來源。
- 標準化病人 (Standardized patients):
Dr. Heal 等人報告在 2020 年的標準化病人最常見的是公眾 (72.7%)、專業演員 (63.6%) 和員工(27.3%)。 沒有使用醫學生,但兩所大學招募了醫院工作人員和物理治療系學生。一所學校使用了他們自己的培訓計劃中經驗豐富的標準化病人。
在 2020 年使用面對面標準化病人的六所學校中有五所報告了改變,包括使用更年輕的標準化病人,排除患有慢性疾病狀況的老年角色扮演者,使用角色扮演者而不是真正患者,或將真正患者限制為那些沒有嚴重合併症的患者。
- 未來畢業客觀結構式臨床技能測驗格式的意圖 (Intentions for future OSCE format):
Dr. Heal 等人報告在分析的 11 所學校中,有 4 所表示打算在 2021 學年恢復到 2019 年的格式,其中包括 2020 年沒有進行畢業客觀結構式臨床技能測驗的三所學校中的一所。其餘七家機構計劃保留 2020 年某些方面的新格式,包括:增加測驗站數量(n ¼ 1);增加測驗天數 (n ¼ 1)、順序測驗 (n ¼ 1)、減少餐飲 (n ¼ 1)、考官培訓 (n ¼ 1) 和使用錄影 (n ¼ 1)。
- 討論 (Discussion):
Dr. Heal 等人報告,在 2020 年有畢業生的 19 所澳洲醫學院中,有 12 所參加了這項研究。與 2019 年新冠病毒疫情之前的畢業客觀結構式臨床技能測驗相比,2020 年測驗所需的最低時間、體檢站和考官的數量有所減少,並且擔任考官的大學教員比例總體上升。
客觀結構式臨床技能測驗的可靠性和有效性受每個客觀結構式臨床技能測驗的測驗站數量、測驗站測驗時間長度、和總測驗時間長度的影響。較長的測驗時間長度有助於內容的有效性,而測驗站數目的增加可提高可靠性。
- 客觀結構式臨床技能測驗的有效性 (OSCE validity):
Dr. Heal 等人報告,客觀結構式臨床技能測驗的內容應該代表所教授的課程,包括真正的課程目的,並正確的評量的教學領域和成果(Khan et al. 2013a)。雖然已經證明可以遠距評量實作和諮詢的技能,但在高風險的情況下,對患者直接接觸的身體檢查進行評量仍然具有挑戰性。修改後的身體檢查方法(例如口頭解釋應該進行的檢查、檢查人體模型或同伴,或觀察錄影中的臨床徵狀)的有效性尚未得到證實,進一步的研究可以聚焦在這一領域。
- 客觀結構式臨床技能測驗的可靠性 (OSCE reliability):
Dr. Heal 等人報告,幾個因素可能會影響客觀結構式臨床技能測驗的可靠性,包括測驗站的數目、測驗時間、以及標準化考官和標準化病人的方法。
- 測驗站的數目(The number of stations):
圍繞測驗長度的決定需要平衡可靠性係數與可行性和資源問題 (Balance reliability coefficients with feasibility and resource issues)。Dr. Heal 等人報告,最佳測驗站數目取決於各個機構的要求和資源。在 2020 年,隨著 COVID-19 流行病學的變化,各機構資源差異很大。建議使用 14-16 x 5-10 分鐘的測驗站可以獲得足夠的可靠性,這提供了廣泛的潛在總測驗時間(70-160 分鐘)。Harden 最初描述了 100 分鐘的總測試時間。 2020 年,4/8 (50%) 的學校報告總測試時間少於 70 分鐘,沒有一所學校進行 14 個或更多測驗站(順序測試除外)。雖然減少測驗時間可能會降低客觀結構式臨床技能測驗的可靠性,但增加基於工作場所的補償性評估(例如 mini-CEX)可能會減輕這種影響。有需要進一步調查測驗時間改變的影響。考慮到可行性的這些限制,客觀結構式臨床技能測驗應被視為獲取多種技能和能力的評量系統之一部分,而不是單一的評估工具(Norcini 等人,2018 年)。
- 使用訓練有素的考官 (Using trained examiners):
使用考官培訓來減少考官評分的差異。Dr. Heal 等人報告,COVID-19 大流行病的一個潛在好處是,增加了完全標準化的以網路方式提供的考官培訓的運用。使用較少的考官有利於適應 COVID-19 的臨床工作人員。更多地使用具有更多考官經驗、對教學課程有更多了解、以及預期學生表現水平的教師,可能會提高可靠性。然而,這可能會以減少執業臨床醫師提供的基於臨床工作場所的經驗為代價,其影響需要進一步調查。
- 標準化病人的表現 (Standardized patient performance):
Dr. Heal 等人報告,標準化病人的表現不一致會降低可靠性。2020年,可用標準化病人的數量受到限制,因此可能會降低專業水準。即使非面對面形式允許安全使用老年/更脆弱的標準化病人,管理技術的能力也可能是一些人的限制。克服這一障礙的額外培訓在經濟上不可行或不太可能有效。應鼓勵未來開發創新和靈活的方法,例如模擬臨床場景的錄影,為所有考生提供標準的標準化病人場景。化妝效果可以使適當年齡的標準化病人與藍圖相匹配。
- 客觀結構式臨床技能測驗的可行性 (OSCE feasibility):
Dr. Heal 等人報告,與其他評量方法相比,客觀結構式臨床技能測驗是資源需求度更高,其使用應由對客觀結構式臨床技能測驗格式的需求所驅動,以評量臨床 “展示 (Show how)” 的表現,而使用資源需求度較低的方法測驗臨床知識。高階畢業客觀結構式臨床技能測驗可測驗一系列臨床技能。溝通技巧站已經成功地以完全在線上的形式進行了評估,並且當學生和患者面對面時,考官能夠可靠地遠距評估考生在所有臨床技能方面的表現(Yeates et al. 2019, 2019)。然而,在沒有面對面患者接觸的情況下,測驗身體檢查技能仍然具有挑戰性。面對面的客觀結構式臨床技能測驗可以在最佳感染控制措施下進行,因此可以保留用於直接接觸身體檢查的技能。
無人測驗站的使用可以保留用於非病人接觸情況。其可能是轉向基於工作場所的評量之好時機,儘管在臨床醫師工作量顯著增加的時候,讓臨床醫師和主管參與額外的基於工作場所的真實評量可能具有挑戰性。在農村和偏遠地區,遠距醫療長期以來一直是畢業生所需的真實技能,而在大流行的背景下,遠距醫療諮詢是一項越來越真實的評估技能。
- 結論 (Conclusion):
Dr. Heal 等人報告,澳洲所有醫學院都在 2020 年改變了其客觀結構式臨床技能測驗 (OSCE) 以應對 COVID-19。那些改變從減少測驗站數和改變測驗方式到取消客觀結構式臨床技能測驗和完成評估重組。數種客觀結構式臨床技能測驗的創新方法被實施,以保持客觀結構式臨床技能測驗的有效性和可靠性,同時平衡可行性。
機遇和挑戰導致對客觀結構式臨床技能測驗的提供進行創新性修改,並在考官和標準化病人方面精簡資源。這些發現可以推廣到其他負責在澳洲和國際上提供客觀結構式臨床技能測驗的醫療和健康專業培訓機構。
- 致謝:
筆者非常感謝 Dr. Heal 分享 2020年 COVID-19 開始在全球大流行,澳洲醫學院的 “畢業客觀結構式臨床技能測驗 (Exit OSCE)” 如何面對此挑戰,進行改變,以維持相同水準的畢業生,不但成為澳洲的醫療新血,而且是稱職的醫療隊伍之重要成員的經驗。謹此致謝。
- 參考文獻 (Reference):
- R.M. Harden, M. Stevenson, W.W. Downie, G.M. Wilson. (1975). Assessment of clinical competence using objective structured examination. Br Med J. 1(5955):447–451.
- G.E. Miller. (1990). The assessment of clinical skills/competence/perform- ance. Acad Med. 65(9 Suppl):S63–S67.
- C. Heal, K. D'Souza, J. Banks, B.S. Malau-Aduli, R. Turner, J. Smith, E. Bray, L. Shires, I. Wilson, ACCLAIM collaboration (2019). A snapshot of current Objective Structured Clinical Examination (OSCE) practice at Australian medical schools. Med Teach. 41:4, 441-447. DOI: 10.1080/0142159X.2018.1487547. Epub 2018 Sep 27. https://pubmed.ncbi.nlm.nih.gov/30261798/
- C. Heal, K. D’Souza, L. Hall, J. Smith, K. Jones & The ACCLAIM collaboration (2022) Changes to objective structured clinical examinations (OSCE) at Australian medical schools in response to the COVID-19 pandemic, Med Teach. 44:4, 418-424.DOI: 10.1080/0142159X.2021.1998404. https://doi.org/10.1080/0142159X.2021.1998404
- K.Z. Khan, K. Gaunt, S. Ramachandran, P. Pushkar. (2013a). The Objective Structured Clinical Examination (OSCE): AMEE Guide No. 81. Part II: Organization & administration. Med Teach. 35(9):e1447–e1463.
- K.Z. Khan, S. Ramachandran, K. Gaunt, P. Pushkar. (2013b). The Objective Structured Clinical Examination (OSCE): AMEE Guide No. 81. Part I: An historical and theoretical perspective. Med Teach. 35(9): e1437–e1446.
- J. Norcini, M.B. Anderson, V. Bollela, V. Burch, M.J. Costa, R. Duvivier, R. Hays, M.F. Palacios Mackay, T. Roberts, D. Swanson. (2018). 2018 Consensus framework for good assessment. Med Teach. 40(11): 1102–1109.
- P. Yeates, N. Cope, A. Hawarden, H. Bradshaw, G. McCray, M. Homer. (2019. ). Developing a video-based method to compare and adjust examiner effects in fully nested OSCEs. Med Educ. 53(3):250–263.